Contidos
A epididimitis é unha lesión inflamatoria dunha formación especial que semella un tubo estreito situado por riba e detrás do testículo e que serve para promover e madurar os espermatozoides: o epidídimo (epidídimo).
A epididimite máis común en homes de 19 a 35 anos. A patoloxía a esta idade é unha causa común de hospitalización. Algo menos frecuentemente, a enfermidade rexístrase nos anciáns e a epididimitis case nunca ocorre nos nenos.
Tipos e causas da epididimite
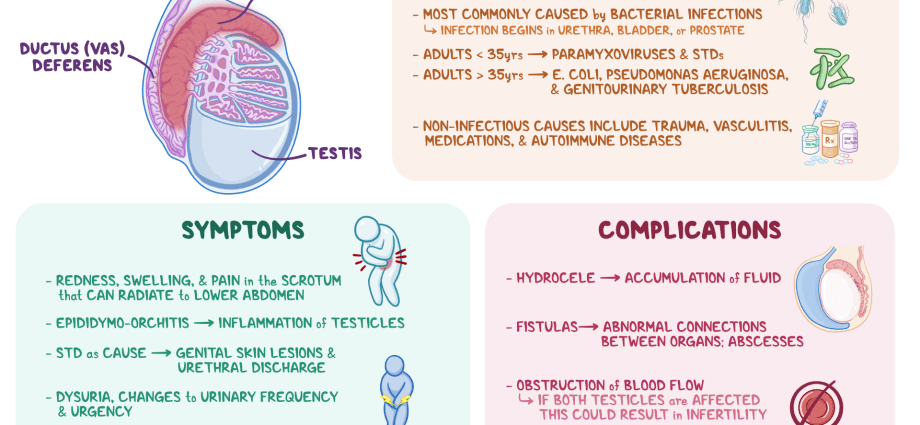
A enfermidade pode ter moitas causas diferentes, tanto infecciosas (debido aos efectos patóxenos de virus, bacterias, fungos) como non infecciosas. A epididimite bacteriana é a máis común. Crese que nos mozos (entre 15 e 35 anos), a enfermidade adoita ser provocada por infeccións de transmisión sexual (ITS), como clamidia, gonorrea, etc. Nos anciáns e nenos, o problema está asociado a microorganismos que adoitan causar enfermidades do sistema urinario (por exemplo, enterobacterias). A causa da epididimite tamén pode ser patoloxías específicas, como a tuberculose (epididimite tuberculosa), etc.
Ás veces, un fungo condicionalmente patóxeno (presente constantemente no corpo, pero normalmente non conduce a unha enfermidade) do xénero Candida convértese no axente causante da patoloxía, entón falan de epididimite candida. Neste caso, o uso irracional de antibióticos, unha diminución da inmunidade, pode provocar o desenvolvemento da enfermidade.
Quizais a aparición dun proceso patolóxico no epidídimo no contexto de: • paperas ("paperas") - inflamación das glándulas parótidas; • anxina; • gripe; • pneumonía; • especialmente frecuentemente infeccións de órganos próximos: uretrite (patoloxía inflamatoria da canle urinaria), vesiculite (vesículas seminais), prostatite (glándula prostática), etc.
Ás veces, a infección tamén penetra no apéndice como resultado de certas manipulacións: endoscopia, cateterismo, bougienage da uretra (procedemento de diagnóstico realizado mediante a introdución dun instrumento especial - un bugie).
A epididimitis non infecciosa, por exemplo, pode ocorrer: • cando se trata cunha droga como a Amiodarona para as arritmias; • despois da esterilización mediante eliminación/ligadura dos conductos deferentes (debido á acumulación de espermatozoides non reabsorbidos) – epididimite granulomatosa.
Hai epididimitis aguda (a duración da enfermidade non supera as 6 semanas) e crónica, que se caracteriza por unha lesión predominante de ambos os apéndices, que adoita desenvolverse con lesións tuberculosas, sífilis (duración superior a seis meses).
Dependendo da gravidade das manifestacións, distínguese epididimitis leve, moderada e grave.
Factores de risco
Dado que a epididimitis é a maioría das veces unha consecuencia das ITS, o principal factor de risco para o desenvolvemento da patoloxía é o sexo sen protección. Outros momentos provocativos: • lesións da pelve, perineo, escroto, incluso como resultado da cirurxía (adenomectomía, etc.); • anomalías no desenvolvemento do sistema urogenital; • trastornos estruturais do tracto urinario (tumores, hiperplasia da próstata, etc.); • intervencións cirúrxicas recentes nos órganos urinarios; • manipulacións médicas: estimulación eléctrica (cando se producen contraccións multidireccionais dos conductos deferentes, que poden provocar a "succión" de microbios da uretra), infusión de drogas na uretra, cateterismo, masaxes, etc.; • hiperplasia da próstata; • hemorróidas; • levantamento de peso, estrés físico; • coito interrompido frecuente, ereccións sen relacións; • diminución das defensas do organismo como consecuencia dunha patoloxía grave (diabetes, sida, etc.), hipotermia, sobrequecemento, etc.
Síntomas de epididimitis
O inicio da enfermidade maniféstase como síntomas graves que, en ausencia dunha terapia adecuada, tenden a empeorar. Con epididimitis, pode haber: • dor sorda nun lado do escroto / no testículo con posible irradiación na ingle, sacro, perineo, lumbar; • dor aguda na zona afectada; • dor pélvica; • vermelhidão, aumento da temperatura local do escroto; • inchazo/aumento de tamaño, induración do apéndice; • formación similar a un tumor no escroto; • calafríos e febre (ata 39 graos); • deterioración xeral da saúde (debilidade, perda de apetito, dores de cabeza); • aumento dos ganglios linfáticos inguinais; • dor durante a micción, a defecación; • aumento da micção, urxencia súbita; • dor durante o coito e a exaculación; • a aparición de sangue no seme; • secreción do pene.
Un sinal diagnóstico específico é que a elevación do escroto pode levar a un alivio sintomático (signo de Pren positivo).
No curso crónico da enfermidade, os signos do problema poden ser menos pronunciados, pero a dor e o aumento do escroto, e moitas veces tamén a micción frecuente, persisten.
Importante! A dor aguda nos testículos é unha indicación de atención médica inmediata.
Métodos para diagnosticar e detectar unha enfermidade
A primeira medida de diagnóstico para facer un diagnóstico é o exame dun médico do lado afectado do testículo, os ganglios linfáticos da ingle. Se se sospeita de epididimite debido ao aumento da próstata, realízase un exame rectal.
Ademais, utilízanse métodos de laboratorio: • frotis da uretra para análise microscópica e illamento do axente causante das ITS; • Diagnóstico por PCR (detección do patóxeno por reacción en cadea da polimerase); • análise clínica e bioquímica de sangue; • análise de ouriños (xeral, "proba de 3 cuncas" con micción consecutiva en 3 cuncas, estudo cultural, etc.); • análise do líquido seminal.
O diagnóstico instrumental implica o seguinte: • Ultrasóns do escroto para determinar as lesións, o estadio da inflamación, os procesos tumorais, a avaliación da velocidade do fluxo sanguíneo (estudo Doppler); • exploración nuclear, na que se inxecta unha pequena cantidade dunha substancia radioactiva e controla o fluxo sanguíneo nos testículos mediante equipos especiais (permite diagnosticar epididimitis, torsión testicular); • cistouretroscopia: a introdución a través da uretra dun instrumento óptico, un cistoscopio, para examinar as superficies internas do órgano.
A tomografía computarizada e a resonancia magnética úsanse con menos frecuencia.
Tratamento da epididimite
O tratamento da epididimite realízase estrictamente baixo a supervisión dun especialista: un urólogo. Despois do exame, prescríbese a identificación do patóxeno, un curso bastante longo, de ata un mes ou máis, de terapia con antibióticos.
Os preparados son seleccionados tendo en conta a sensibilidade do microorganismo patóxeno, se non se pode establecer o tipo de patóxeno, entón úsase un axente antibacteriano de amplo espectro. Os principais fármacos de elección para a epididimite, especialmente na presenza doutras patoloxías do sistema urogenital e nos mozos, son os antibióticos do grupo das fluoroquinolonas. Tamén se poden prescribir tetraciclinas, penicilinas, macrólidos, cefalosporinas e sulfa. Nunha situación na que a enfermidade é causada por unha ITS, é necesario o paso simultáneo da terapia pola parella sexual do paciente.
Ademais, para aliviar o proceso inflamatorio e aliviar a dor, o médico recomenda medicamentos antiinflamatorios non esteroides (como indometacina, nimesil, diclofenaco, etc.), con dor intensa, realízase un bloqueo de novocaína do cordón espermático. Tamén se pode recomendar: • tomar vitaminas; • fisioterapia; • preparados enzimáticos, absorbibles (lidasa) e outros.
Cun curso leve da enfermidade, non se require hospitalización, pero se a condición empeora (a temperatura aumenta por riba dos 39 graos, manifestacións xerais de intoxicación, un aumento significativo do apéndice), o paciente é enviado ao hospital. Se non hai efecto, pode ser necesario un antibiótico diferente. Se a enfermidade é persistente, especialmente con lesións bilaterais, hai unha sospeita da natureza tuberculosa da patoloxía. En tal situación, é necesaria a consulta cun ftisiourólogo e, tras a confirmación do diagnóstico, o nomeamento de medicamentos específicos contra a tuberculose.
O tratamento da forma crónica realízase dun xeito similar, pero leva máis tempo.
Ademais de tomar medicamentos, o paciente debe respectar as seguintes regras: • observar repouso na cama; • proporcionar unha posición elevada do escroto, por exemplo, mediante unha toalla retorcida nun rolo; • excluír o levantamento pesado; • observar estrictamente o descanso sexual absoluto; • excluír o consumo de alimentos picantes e graxos; • garantir unha inxestión adecuada de líquidos; • aplicar compresas frescas/xeo no escroto para aliviar a inflamación; • usar un suspensorium: unha venda especial que soporta o escroto, que garante o resto do escroto, evita que se treme ao camiñar; • usar pantalóns curtos elásticos axustados, bañador (pódese usar ata que desaparezan os síntomas da dor).
A medida que a condición mellora, permítese a actividade física habitual lixeira: camiñar, correr, con excepción da bicicleta. É importante evitar a hipotermia xeral e local durante a fase de tratamento e ao final desta.
Despois de completar o curso de terapia con antibióticos, despois de aproximadamente 3 semanas, debes consultar a un médico para volver a probar (orina, exaculación) para confirmar a eliminación completa da infección.
A medicina tradicional só se pode usar como complemento ao curso terapéutico principal e só despois do permiso do médico tratante. Os curandeiros tradicionais con epididimite recomendan usar decoccións de: • folla de arándano, flores de tanaceto, cola de cabalo; • follas de urtiga, menta, flor de tilo e outras preparacións a base de plantas.
Co desenvolvemento dunha complicación como un absceso purulento, realízase unha apertura cirúrxica de supuración. En situacións graves, pode ser necesario eliminar parte ou a totalidade do apéndice afectado. Ademais, recorre a operación: • para corrixir anomalías físicas que provocan o desenvolvemento da epididimite; • en caso de sospeita de torsión/unión testicular (hidatídes) do epidídimo; • nalgunhas situacións con epididimite tuberculosa.
Complicacións
Como regra xeral, a epididimitis está ben tratada con fármacos antibacterianos. Non obstante, en ausencia dunha terapia adecuada, poden desenvolverse as seguintes complicacións: • transición da patoloxía a unha forma crónica; • a aparición dunha lesión bilateral; • orquiepididimitis – a propagación do proceso inflamatorio ao testículo; • absceso testicular (inflamación purulenta e limitada dos tecidos do órgano); • desenvolvemento de adhesións entre o testículo eo escroto; • infarto testicular (necrose tisular) como resultado dun abastecemento de sangue deteriorado; • atrofia (diminución das dimensións volumétricas, seguida dunha violación da produción de esperma e unha diminución da produción de testosterona) dos testículos; • formación de fístulas (canles patolóxicos estreitos con descarga purulenta) no escroto; • A infertilidade é consecuencia tanto da diminución da produción de esperma como da formación de obstáculos para o normal progreso destes últimos.
Prevención da epididimitis
As principais medidas para previr a epididimite inclúen: • un estilo de vida saudable; • sexo seguro; • vida sexual ordenada; • detección e eliminación oportunas de infeccións recorrentes do tracto urinario; • prevención de lesións nos testículos (uso de equipos de protección ao practicar deportes traumáticos); • observancia dos requisitos de hixiene persoal; • exclusión do superenriquecido, hipotermia; • prevención/terapia adecuada de enfermidades infecciosas (incluída a vacinación contra as paperas), etc.