Contidos
De acordo coa súa misión, o Consello Editorial de MedTvoiLokony fai todos os esforzos para ofrecer contido médico fiable apoiado polos coñecementos científicos máis recentes. A marca adicional "Contido verificado" indica que o artigo foi revisado ou escrito directamente por un médico. Esta verificación en dous pasos: un xornalista médico e un médico permítenos ofrecer contidos da máxima calidade acorde cos coñecementos médicos actuais.
O noso compromiso neste ámbito foi apreciado, entre outros, pola Asociación de Xornalistas pola Saúde, que concedeu ao Consello Editorial de MedTvoiLokony o título honorífico de Gran Educador.
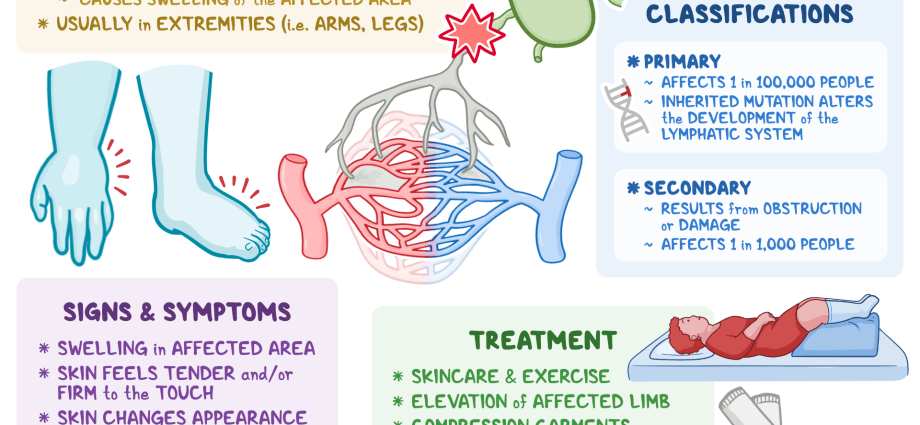
O linfedema é unha condición a longo prazo na que se acumula un exceso de líquido (linfa) nos tecidos, causando inchazo. O sistema linfático forma parte do sistema inmunitario e é esencial para o funcionamento do sistema inmunitario. Polo sistema linfático circula un fluído chamado linfa. O linfedema adoita ser causado por un bloqueo neste sistema. O linfedema adoita afectar un dos brazos ou pernas. Nalgúns casos, tamén pode afectar os dous brazos ou as dúas pernas. Algúns pacientes poden incluso experimentar inchazo da cabeza, dos xenitais ou do peito. O linfedema é incurable pero pódese controlar cun tratamento axeitado.
Linfedema - características e tipos
O linfedema é o inchazo dunha ou máis extremidades que resulta dunha alteración do fluxo do sistema linfático.
O sistema linfático é unha rede de vasos especializados (vasos linfáticos) por todo o corpo para recoller o exceso de líquido linfático xunto con proteínas, lípidos e produtos de refugallo dos tecidos. Este fluído transfírese despois aos ganglios linfáticos, que filtran os produtos de refugallo e conteñen células que loitan contra as infeccións chamadas linfocitos.
O exceso de líquido nos vasos linfáticos finalmente regresa ao torrente sanguíneo. Cando os vasos linfáticos están bloqueados ou non poden drenar o líquido linfático dos tecidos, prodúcese un inchazo local (linfedema).
O linfedema adoita afectar un brazo ou unha perna, pero raramente pode afectar a ambas extremidades.
Linfedema primario é o resultado de anomalías anatómicas nos vasos linfáticos e é unha enfermidade hereditaria rara.
Linfedema secundario débese a danos ou obstrucións recoñecibles de vasos e ganglios linfáticos que funcionan normalmente. As causas máis comúns de linfedema secundario inclúen lesións mecánicas, procedementos cirúrxicos, infeccións bacterianas e fúngicas, tumores neoplásicos que oprimen os vasos linfáticos, inflamación da pel ou dos ganglios linfáticos, obesidade, filariose, insuficiencia venosa crónica, radioterapia ou incluso carencia a longo prazo de linfedema. exercicio, causado por ex. lesión.
Apoia o bo funcionamento do teu sistema linfático co suplemento dietético Lymph Formula – Panaseus, que está dispoñible no mercado de Medonet a un prezo favorable.
Vexa tamén: Os 10 procedementos médicos máis caros
Linfedema - causas
Hai moitas causas de linfedema. Pode ser o resultado de defectos conxénitos ou adquiridos. Polo tanto, o linfedema divídese en primario e secundario.
As causas do linfedema primario
O linfedema primario é unha anormalidade do sistema linfático e adoita ocorrer ao nacer, aínda que os síntomas poden non aparecer ata máis tarde na vida. Dependendo da idade na que aparecen os síntomas, descríbense tres formas de linfedema primario. A maioría do linfedema primario ocorre sen antecedentes familiares coñecidos da enfermidade.
- Inchazo conxénito (linfedema conxénito) – aparece despois do nacemento, é máis común nas mulleres e representa aproximadamente o 10-25% de todos os casos de linfedema primario. Un subconxunto de persoas con linfedema conxénito herdan unha condición coñecida como enfermidade de Milroy.
- Inchazo precoz (linfedema precoz) - é a forma máis común de linfedema primario. Defínese como linfedema que aparece despois do nacemento e antes dos 35 anos, con síntomas máis frecuentes na adolescencia. O linfedema precox é catro veces máis común nas mulleres que nos homes.
- Inchazo tardío (linfedema tardío) – o linfedema, que se fai evidente despois dos 35 anos, tamén se coñece como enfermidade de Meige. É menos común que o linfedema hereditario e o linfedema precoz.
As causas do linfedema secundario
O linfedema secundario desenvólvese cando un sistema linfático que funciona normalmente está bloqueado ou danado. Unha causa relativamente común é a cirurxía do cancro de mama, especialmente cando se combina coa radioterapia. Isto provoca linfedema unilateral no brazo.
Calquera tipo de cirurxía que requira a eliminación de ganglios linfáticos rexionais ou vasos linfáticos ten o potencial de causar linfedema. Os procedementos cirúrxicos asociados ao linfedema inclúen a eliminación de veas, a lipectomía, a extirpación de cicatrices de queimaduras e a cirurxía vascular periférica.
A lesión dos ganglios linfáticos e dos vasos linfáticos que provoca linfedema tamén pode producirse por traumatismos, queimaduras, radiación, infección, presión, inflamación (por exemplo, artrite reumatoide e eczema) ou invasión tumoral dos ganglios linfáticos.
Non obstante, en todo o mundo, a filariose é a causa máis común de linfedema. A filariose é a infección directa dos ganglios linfáticos polo parasito Wuchereria bancrofti. A enfermidade se propaga entre os humanos por mosquitos e afecta a millóns de persoas nos trópicos e subtrópicos de Asia, África, o Pacífico occidental e partes de América Central e do Sur.
A invasión de parasitos dana o sistema linfático, provocando inchazo de brazos, seos, pernas e, nos homes, a zona xenital. Toda a perna, o brazo ou a zona xenital poden inchar varias veces o seu tamaño normal.
Ademais, o inchazo e o debilitamento da función do sistema linfático dificultan que o corpo combata a infección. A filariose linfática é a principal causa de incapacidade permanente no mundo.
Vexa tamén: Parasitos e nós
Linfedema - síntomas
O linfedema adoita ocorrer nun ou nos dous brazos ou pernas, dependendo da extensión e localización da lesión. O linfedema primario tamén pode ocorrer nun ou ambos lados do corpo.
O linfedema pode ser levemente visible ou debilitante e grave, como na filariose, na que un membro pode incharse varias veces o seu tamaño normal. Por primeira vez, a persoa afectada pode notar asimetría entre os brazos ou as pernas, ou dificultade para axustar o corpo á roupa ou xoias. Se o inchazo se fai pronunciado, pode producirse fatiga polo sobrepeso, así como vergoña e mobilidade limitada.
A acumulación prolongada de líquido e proteínas nos tecidos leva á inflamación e, finalmente, á cicatrización dos tecidos, o que leva a unha inflamación severa e axustada que non forma edema. A pel da zona afectada engrosase e pode ter un aspecto grumoso, descrito como efecto "peau d'orange". A pel que a cubre tamén pode volverse escamosa e agrietada, e poden desenvolverse infeccións cutáneas secundarias bacterianas ou fúngicas. As zonas afectadas poden estar sensibles e doloridas, e pode haber unha perda de mobilidade ou flexibilidade.
Outros síntomas que poden acompañar o linfedema inclúen:
- vermelhidão ou comezón;
- formigamento ou dor ardente;
- febre e calafríos;
- flexibilidade articular reducida;
- dor sorda e sensación de plenitude na zona afectada;
- erupción cutánea.
A función do sistema inmunitario tamén se ve afectada nas zonas cicatrices e inchadas afectadas polo linfedema, o que leva a infeccións frecuentes e mesmo a un tumor maligno dos vasos linfáticos coñecido como linfangioma maligno (en latín. linfanxiosarcoma).
Vexa tamén: Como recoñecer unha erupción alérxica? Causas, síntomas e tratamento das alerxias cutáneas
Linfedema - diagnóstico
Realízase unha historia clínica exhaustiva e un exame físico para descartar outras causas de inchazo dos membros, como edema por insuficiencia cardíaca conxestiva, insuficiencia renal, coágulos sanguíneos ou outras condicións. Moitas veces, un historial médico de cirurxía ou outras condicións que impliquen os ganglios linfáticos indicarán a causa e permitirán facer un diagnóstico de linfedema.
Se a causa do inchazo non está clara, pódense realizar outras probas para determinar a causa do inchazo no membro en cuestión.
- Linfoescintigrafía, é dicir, exame de anomalías do sistema linfático no fluxo ou estrutura da linfa. O paciente é inxectado cunha cantidade moi pequena dunha substancia radioactiva chamada radiotrazador que percorre a zona que se está a examinar. Unha cámara especial e un ordenador sobre o paciente crean imaxes dentro do seu corpo que mostran calquera problema no sistema linfático. O tratamento é indolor (aínda que pode sentir un pico cando se inxecta) e os efectos secundarios son mínimos. O material radioactivo será excretado do seu corpo a través da urina.
- Un ultrasóns Doppler analiza o fluxo sanguíneo e a presión reflectindo ondas sonoras de alta frecuencia (ultrasóns) dos glóbulos vermellos. Pode axudar a atopar obstáculos e descartar outras posibles causas de inchazo, como coágulos de sangue.
- A resonancia magnética (MRI) utiliza un imán, ondas de radio e unha computadora para tomar unha serie de imaxes tridimensionais detalladas dentro do corpo. Pode mostrar unha imaxe precisa do líquido extra nos tecidos.
- A TC (tomografía computarizada) usa raios X para mostrar imaxes detalladas e transversales das estruturas do noso corpo. A TC tamén mostra bloqueos nos sistemas linfáticos. Tanto a TC como a resonancia magnética mostran o tamaño e o número de ganglios linfáticos, o que axuda a determinar o tipo de linfedema primario.
- A bioimpedancia espectroscópica é unha proba non invasiva que mide a cantidade total de auga no corpo do paciente, tanto a nivel extracelular como intracelular. Moitas clínicas usan esta proba en pacientes con risco de linfedema realizando avaliacións regulares e rutineiras para comprobar se hai cambios no volume. Demostrouse que é capaz de detectar linfedema antes de que aparezan signos visibles de inchazo.
- Linfografía de colorante: unha proba realizada co uso de verde de indocianina (ICG - verde de indocianina). O colorante inxéctase baixo a pel e absorbe a través do sistema linfático. Unha cámara infravermella especial mapea a función linfática. A linfografía é unha técnica de imaxe que permite visualizar o fluxo linfático superficial.
Linfedema - tratamento
Non hai cura para o linfedema. Os tratamentos teñen como obxectivo reducir o inchazo e controlar as molestias e outros síntomas.
Os tratamentos de compresión poden axudar a reducir o inchazo e previr as cicatrices e outras complicacións. Exemplos de tratamentos de compresión son:
- medias ou mangas elásticas: deben encaixar correctamente e proporcionar presión gradual dende o extremo do membro cara ao tronco.
- vendaxes: vendas máis axustadas ao redor do extremo do membro e envoltas soltas cara ao torso para favorecer a drenaxe linfática do membro cara ao centro do corpo.
- Dispositivos de compresión neumática: trátase de mangas ou medias conectadas a unha bomba que proporciona compresión secuencial dende o extremo da extremidade cara ao corpo. Pódense usar na clínica ou na casa e son útiles para previr cicatrices a longo prazo, pero non se poden usar en todos, como aqueles con insuficiencia cardíaca conxestiva, trombose venosa profunda ou certas infeccións.
- masaxe: As técnicas de masaxe, coñecidas como drenaxe linfática manual, poden ser útiles para algunhas persoas con linfedema, a masaxe pódese realizar aplicando o xel Propolia BeeYes BIO sobre hematomas e contusións, que tamén ten propiedades antiedema, tamén se pode usar unha pedra en forma de corazón. para masaxe para masaxe Tadé Pays du Levant mármore ou lousa,
- exercicios: o seu médico ou fisioterapeuta pode prescribir exercicios que apertan e estimulen lixeiramente os músculos dos brazos ou das pernas para estimular o fluxo linfático.
A linfa, unha mestura de herbas dispoñibles no mercado de Medonet, axudará a aliviar os síntomas do linfedema. Tamén paga a pena facer kinesiotaping. Podes facelo ti mesmo se compras o Cure Tape Kinesiotaping Starter Kit.
Considérase a cirurxía se outros tratamentos non cirúrxicos non funcionan. Non todos son candidatos para a cirurxía, pero algúns síntomas poden aliviarse coa cirurxía.
- Procedemento de bypass linfático (Procedemento de derivación linfática): os vasos e veas linfáticas están conectados e redirixidos arredor das obstrucións, permitindo que o fluído linfático drene directamente ao sistema venoso do corpo. Os avances nas técnicas cirúrxicas están agora a reducir os riscos e a crear procedementos menos invasivos.
- Transferencia de ganglios linfáticos: Os ganglios linfáticos doutras partes do corpo colócanse en zonas onde o sistema linfático foi danado. Este procedemento axuda a restaurar un sistema linfático saudable nesta rexión.
- Lipoaspiração: A liposucción é un procedemento no que se elimina a graxa e outros tecidos mediante unha pequena incisión no corpo.
- Debulking: Isto implica eliminar toda a pel, graxa e tecido da zona afectada e, a continuación, colocar un enxerto de pel sobre esa zona. Só se usa en casos moi avanzados e graves.
As infeccións da pel e dos tecidos asociadas ao linfedema deben tratarse de forma rápida e eficaz con antibióticos axeitados para evitar a propagación ao torrente sanguíneo (sepsis). Os pacientes afectados por linfedema deben controlar constantemente a infección da zona afectada. Nas rexións afectadas do mundo, a dietilcarbamazina úsase para tratar a filariose.
Vexa tamén: Algúns datos interesantes sobre transplantoloxía
Linfedema - complicacións
As complicacións comúns do linfedema son a inflamación da pel e dos tecidos conxuntivos (celulite) e a linfanxite (latín. linfanxite). A trombose venosa profunda (a formación de coágulos de sangue nas veas máis profundas) tamén é unha complicación coñecida do linfedema. Outras complicacións do linfedema inclúen deterioro funcional na zona afectada e problemas cosméticos.
As persoas con linfedema crónico a longo prazo durante máis de 10 anos teñen un 10% de posibilidades de desenvolver cancro dos vasos linfáticos, coñecido como linfangioma maligno (latín). linfanxiosarcoma). O cancro comeza como unha masa avermellada ou violácea visible na pel e esténdese rapidamente. É un tumor agresivo que se trata mediante a amputación dun membro enfermo. Incluso co tratamento, o prognóstico é malo: menos do 10% dos pacientes sobreviven despois de 5 anos.
Cabe destacar que o linfedema pode afectar á aparencia, e isto á súa vez pode ter un efecto psicolóxico, especialmente nas persoas que viven con cancro. O linfedema aumenta o risco de desenvolver depresión.
Vexa tamén: Linfangite aguda
Linfedema - exercicio
Anímase ás persoas con linfedema a levar un estilo de vida saudable, incluíndo exercicio e exercicio regulares. Non obstante, nalgúns casos, é posible que necesites axuda especializada para axudarche a facer exercicio de forma segura e eficaz.
Os estudos demostraron que as mulleres con risco de linfedema despois da cirurxía de cancro de mama non correrán un maior risco de padecer linfedema no brazo se realizan exercicios de levantamento suaves. Tal exercicio, din os investigadores, pode reducir o risco de linfedema.
Os tipos de exercicio que poden ser beneficiosos inclúen aqueles que:
- aumentar a flexibilidade;
- practican estiramentos;
- xeran forza.
Tamén se recomenda o exercicio aeróbico, que se centra na parte superior do corpo, axuda á perda de peso e fomenta a respiración profunda.
Se hai algunha pesadez ou cambio de forma, textura ou outra alteración do membro, debe observarse. Isto pode significar que o teu nivel actual de exercicio é demasiado alto.
Os expertos cren que os músculos actúan como bomba durante o exercicio, bombeando a linfa ás áreas onde é necesario.
Non obstante, aínda non hai evidencia suficiente para apoiar ningún tipo de exercicio en particular para o linfedema. Recoméndase ás mulleres que se someteron a unha cirurxía de cancro de mama que busquen a axuda dun fisioterapeuta especialista ou doutro profesional da saúde para que as axude a aumentar gradualmente a súa actividade física.
Linfedema - dieta adecuada
O linfedema está mellor controlado con bos hábitos alimentarios. O noso sistema linfático funciona de forma máis eficiente grazas a mellores nutrientes procedentes de alimentos naturais mínimamente procesados (froitas, verduras, cereais integrais). A alimentación saudable achéganos ao noso peso ideal, que é un factor importante para reducir os síntomas da enfermidade. Fainos sentir mellor en xeral.
A alimentación saudable para o linfedema inclúe as seguintes regras.
- Reducir o consumo de alimentos ricos en sal e graxas.
- Inclúe polo menos de 2 a 4 porcións de froita e de 3 a 5 porcións de vexetais no seu plan diario de comidas.
- Comer unha variedade de alimentos para obter todos os nutrientes que necesitas.
- Use a información das etiquetas dos envases para facer a mellor opción para un estilo de vida saudable.
- Comer alimentos ricos en fibra como pan integral, cereais, pasta, arroz, froitas e verduras frescas.
- Beber moita auga: recoméndase oito vasos de 240 ml de auga ao día.
- Manter un peso corporal ideal. Un dietista ou médico rexistrado pode axudarche a calcular o teu peso corporal ideal para esta situación e podemos medir o teu IMC.
- Evitando as bebidas alcohólicas.
Vexa tamén: Datos perturbadores. Comemos demasiada carne e doces e pouco peixe e verduras
Linfedema - prevención
Non se pode previr o linfedema primario, pero pódense tomar medidas para reducir o risco de desenvolver linfedema se existe risco de linfedema secundario, por exemplo despois dunha cirurxía de cancro ou da radioterapia.
Os seguintes pasos poden axudar a reducir o risco de desenvolver linfedema en persoas con risco de linfedema secundario.
- Protexa o brazo ou a perna. Evite ferir o membro afectado. As feridas, raspaduras e queimaduras poden causar infección. Protéxete de obxectos cortantes. Por exemplo, afeita-se cunha navalla eléctrica, usa luvas cando traballes no xardín ou cociñas e usa un dedal para coser. Se é posible, evite procedementos médicos como a toma de mostras de sangue e as vacinas para o membro afectado.
- Deixa descansar os teus membros. Despois do tratamento do cancro, recoméndase o exercicio e os estiramentos. Non obstante, evite a actividade extenuante ata que se recupere da cirurxía ou da radiación.
- Evite sensacións de calor no brazo ou na perna. Non aplique xeo ou compresas quentes ao membro afectado. Tamén protexe o membro enfermo do frío extremo.
- Levante o brazo ou a perna. Se é posible, levante o membro afectado por riba do nivel do corazón.
- Sentarse correctamente. Para manter as pernas fluídas, intenta practicar unha boa postura mantendo os pés planos no chan e evita cruzar as pernas. Intente non sentarse máis de 30 minutos.
- Evite roupa axustada. Evita calquera cousa que poida beliscarche o brazo ou a perna, como roupa axustada e, no caso do brazo, puños de presión arterial. Pide medir a presión arterial no outro brazo.
- Manteña o brazo ou a perna limpos. Fai que o coidado da pel e das uñas sexa unha prioridade. Comprobe a pel do seu brazo ou perna diariamente para detectar cambios ou rachaduras na pel que poidan provocar unha infección. Non vaias descalzo. Aplique sempre protector solar (SPF 30 ou superior) ao saír ao exterior. Mantén a túa pel escrupulosamente limpa. Seque ben a pel (incluíndo entre os dedos das mans e dos pés). Aplique a loção na pel circundante, pero non entre os dedos. Lave as mans frecuentemente con auga morna e xabón, especialmente antes de preparar as comidas e despois de usar o baño ou tocar roupa de cama ou roupa sucias.